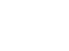Ley Ricarte Soto supera los 15 mil pacientes previstos y surgen dudas por beneficios futuros

Luego de varias discusiones y maratónicas sesiones en el Congreso, en 2015 se promulgó la norma que creó un sistema de financiamiento para tratamientos de alto costo, llamado Ley Ricarte Soto.
En esa oportunidad, la entonces Presidenta Michelle Bachelet estimó que, una vez que la legislación estuviera en pleno régimen, con $100 mil millones de presupuesto anual, se beneficiarían 15 mil personas.
La ley partió financiando tratamientos para 11 enfermedades, lo que luego fue creciendo hasta llegar a 18 el año pasado, con el máximo de recursos disponibles en el Tesoro Público. Con ello, los informes del Ministerio de Salud muestran que en mayo de este año se superó la estimación de 2015, y ya son 15.030 los beneficiarios (ver infografía).
Pero ahora surge la duda de cuánto más podrá crecer el fondo. “Si bien 15 mil pacientes es un número importante, la gran mayoría de las personas que hoy requieren medicamentos de alto costo sigue sin recibirlos; eso es un hecho”, dice Cecilia Rodríguez, vocera de la Alianza de Pacientes.
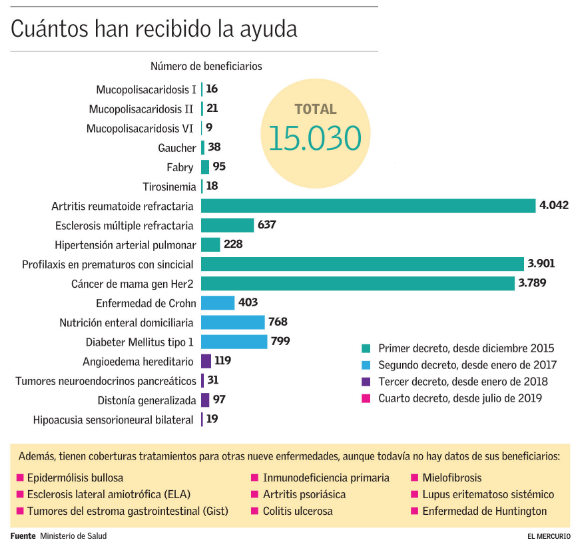
Este mes, y de acuerdo con cómo quedó estipulado en la ley, rige un nuevo decreto que sumó terapias para otras nueve enfermedades, totalizando así 27, y el Ministerio de Salud estimó que con ello se sumarán otros 4.186 beneficiarios. Todo esto, sin modificarse el presupuesto anual de la ley, salvo por reajuste del IPC que debe aplicarse, además de los saldos que vayan quedando de períodos anteriores, las ganancias por inversiones y lo que se pueda ahorrar si bajan de precio los medicamentos ya cubiertos (ver recuadro).
Rodríguez plantea que “hoy la única posibilidad es incorporar nuevas formas de medicamentos (de los ya cubiertos) y al bajar el precio de las canastas, incorporar otros a la ley, pero esto es una forma súper limitada”.
El exsubsecretario de Salud Pública y quien debió poner en marcha la ley, Jaime Burrows, destaca que la norma “ha sido una excelente herramienta para universalizar el acceso a los medicamentos de alto costo”.
Respecto del futuro, plantea que “los medicamentos van bajando de precio y ahí hay un delta que puede cubrir a más personas. Es un mercado en el que sabíamos que cada vez que aparece un medicamento alternativo, el precio baja inmediatamente a la mitad”.
Otro punto que expone Burrows es que “algunos de los tratamientos que están siendo cubiertos actualmente son para patologías del AUGE. Cuando diseñamos la ley, la idea era que ambos sistemas conversaran y que en algún momento un tratamiento que no haya sido incorporado por el costo que tenía y que se comenzó a financiar con la Ley Ricarte Soto, pasara al AUGE”. Y concluye: “De alguna manera, ahí hay un espacio”.
Este año era la primera vez en que las actualizaciones de la ley Ricarte Soto como la del plan AUGE debían hacerse al mismo tiempo (julio de 2019) y así seguir coincidiendo cada tres años. Pero se retrasó el decreto de la segunda política pública, por lo que recién en 2022 ambas normativas podrían comenzar a confluir.
Por mientras, los pacientes buscan otras opciones. “Hemos estado pidiendo tanto una ley nacional de cáncer porque no es posible que haya cánceres de primera y segunda categoría. Un tipo está en AUGE, otro en Ricarte Soto y esa fragmentación es complicada para los pacientes. Todavía hay una necesidad de que esto siga creciendo”, dice Piga Fernández, directora ejecutiva de Fundación GIST Chile.

 Fonasa
Fonasa Isapres de Chile
Isapres de Chile Ministerio de Salud
Ministerio de Salud Superintendencia de Salud
Superintendencia de Salud